| 眼部护理 - 目录 |
| 眼部护理 - 详细 |
青光眼
刘海泉视光医生
青光眼是一组破坏眼视神经并导致失明的疾病。据世界卫生组织统计,青光眼是全球第二大致盲眼病,且是不可逆的。据估计,全世界现有6000万人患有青光眼性视神经病变,800多万人因青光眼失明。由于首位致盲眼病白内障是可以治愈的,青光眼因此成为不可逆转的致盲的首要眼病。患青光眼的机率随着年龄的增长而增大。大约1%在45-50岁的人会得青光眼,而超过80岁这个比例就会增加到10%。尽管青光眼发病的根本机理尚不完全清楚,但其主要原因是眼里的压力升高,同时视神经脆弱也可能使其容易受到损害,使得其在正常范围内的眼内压都可能发生青光眼。在大多数情况下,这两个因素都有参与,但作用的程度不同。
人种:非洲裔患慢性青光眼的风险会升高,而且可能会发生得更早更严重。其他如爱尔兰、俄罗斯、日本、西班牙、因纽特人或斯堪的纳维亚(Scandinavian)血统也属于高风险人种。
家族史:如果你父母亲、兄弟或姐妹中有一人有青光眼,那你患青光眼的风险较高。建议定期检查眼睛,特别是当年龄超过40岁时。
近视眼:近视的人更容易得青光眼,特别是当近视的发展速度非常快时。
糖尿病:糖尿病可以增加患青光眼的风险。
其他危险因素包括服用某些药物,如类固醇,特别是使用类固醇眼药水以控制炎症或过敏时。曾经有过眼创伤也可能引起继发性开角型青光眼。
人种:东亚人更易患闭角型青光眼,因纽特人也属于高风险人种。
家族史:如果直系亲属中有一人有闭角型青光眼,那么患闭角型青光眼的机率会更高。
远视:不同于近视,有远视的人得闭角型青光眼的风险较高。
正常视野

中晚期青光眼
终极青光眼

对于急性青光眼,主要是闭角型青光眼,眼压快速大幅增高,可能会导致突然眼痛、头痛、视力模糊或灯光周围出现彩虹;也可能引起恶心和呕吐而被误诊为是感冒或食物中毒。症状包括眼睛变红、视力恶化,严重时病人可能晕阙。急性青光眼病人有时非常痛苦,如果不及时治疗会造成永久性的视力损害。在某些情况下,闭角型青光眼并不总是导致突然疼痛;它可以有一系列的小发作,往往是在晚上,看到灯光周围有彩虹、视力模糊和有些不适。
如果您发现任何以下情况,则需要立即求医:

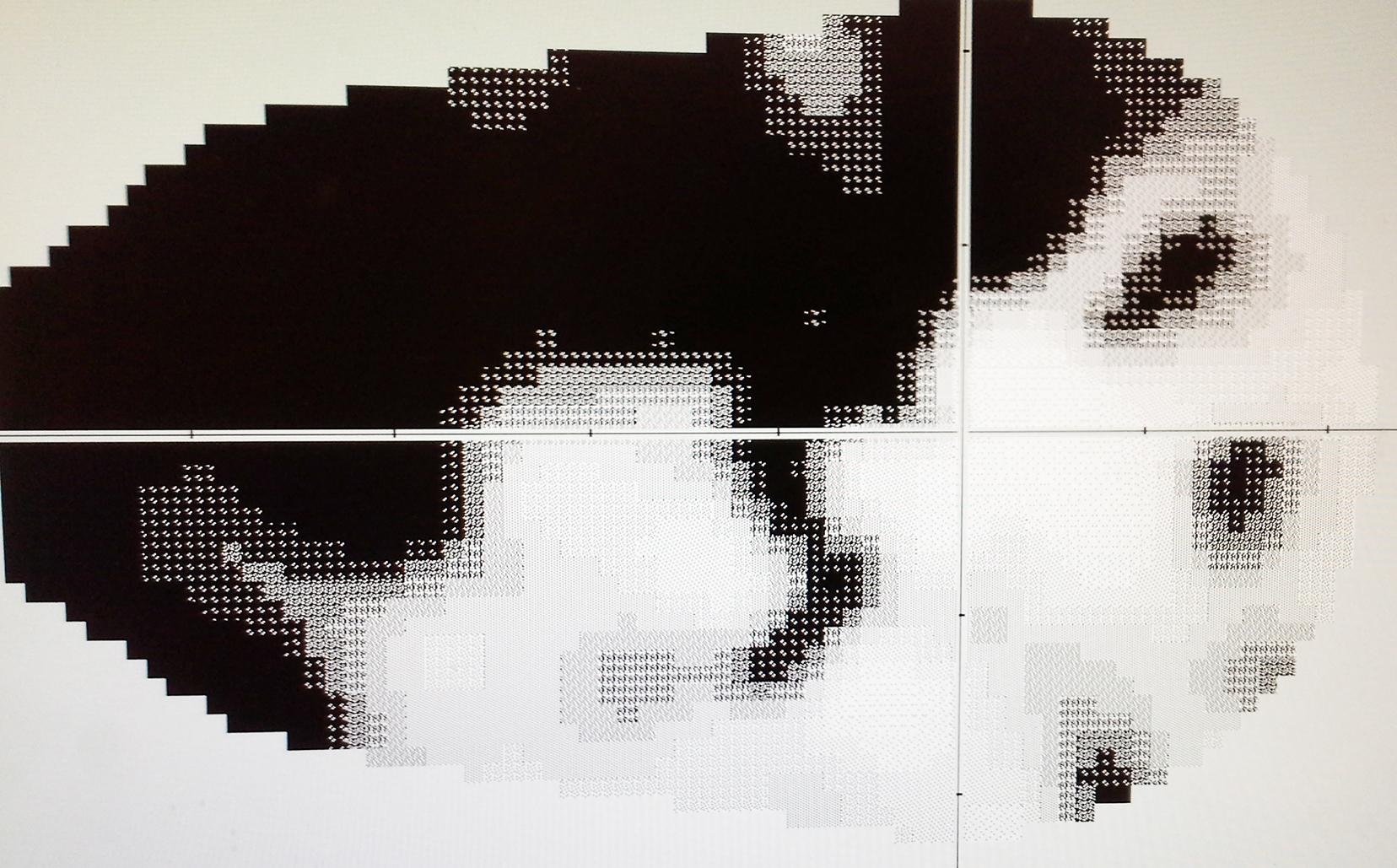
电脑自动视野仪
房角镜

至于闭角型青光眼,因为有一个力量推动虹膜朝前关闭房角,通过激光(称为激光周边虹膜切开术)或外科手术(称为周边虹膜切除术iridectomy,用于没激光可用时)在虹膜的外围开个孔,把将虹膜向前推的力量通过该小孔释放掉。周边虹膜切开(除)后其余的处理就跟开角型青光眼相同了。
目前临床上有三种方法来降低眼内压,即药物、激光和手术。
青光眼眼药水的副作用包括过敏、眼睛发红、头痛、短暂的刺痛、视力模糊和刺激性。有些青光眼药物可能有全身副作用,影响心肺功能和呼吸系统。
全身性使用的其它降眼压药物有类似的副作用,因为都是脱水剂,他们通过减少体内的体液从而降低眼压。
还有另一种的激光治疗用于局部破坏产生房水的结构(称为睫状体光凝)。由于这是一种破坏性的激光治疗, 通常当其他方法都没有效果时才使用。
对于开角型青光眼,最常见的治疗是用的滴眼液的各种组合,激光小梁成形术,以及外科手术治疗。通常情况下,药物是首选,但有些青光眼使用早期激光或手术可能效果更好些。
对于闭角型青光眼,通常先用激光虹膜切开术,其余的治疗类似于开角型青光眼。
婴儿或先天性青光眼主要用手术治疗,因为其发生的原因是房水排出系统发育有问题。
青光眼引起的视力丧失是不可逆的。然而,有效地降低眼内压有助于防止青光眼引起视力的进一步损失。对于大多数青光眼患者来说,如果他们遵循治疗方案,并定期检查眼睛,是不会变盲的。
青光眼只能控制而不能治愈,因此,青光眼患者必须定期看眼科医生。即使窄房角的患者还没有确诊为青光眼,预防性激光周边虹膜切除术可以用来预防闭角型青光眼的发生,激光治疗后得青光眼风险会大大降低,尽管如此,仍有极少数病例可发展为闭角型青光眼,因此,病人还是应该定期看医生。
眼压
眼球是一个相对密封的球形器官,它要求有一定的压力,以保持其相对的圆形,以及眼压和供给眼睛的血压之间的压力平衡。正常眼压值在10-21mmHg之间. 眼压与血压是不同的。眼压的稳定由房水的分泌和排出的平衡维持着。房水是眼内的透明液体,它由虹膜后面的睫状体上皮产生,将营养带到透明组织,如晶状体和角膜。房水穿过瞳孔,流到由角膜和虹膜形成的房角,然后通过一个叫小梁网的结构离开眼球回到血液循环。青光眼的形成正是房水的分泌和排出的不平衡,导致眼内压力升高引起的。青光眼的严重程度取决于多种因素, 包括眼压的高低,高眼压持续的时间,以及是否有较差的眼球血液供应和视神经脆弱等情况。突然升高的眼压将会在短时间内对视神经造成损害,而较低水平的异常眼压可造成慢性损害。如果眼压异常不及时处理,视力会逐渐丧失。青光眼的类型
根据发病机制,青光眼通常分为三种主要类型:即原发性青光眼、继发性青光眼和先天性青光眼。为了更好地了解青光眼的类型,让我们假设有一个泵(即睫状体)不断地将房水泵进入眼睛,房水则通过一个半开的门(由虹膜和角膜的背面形成的角)和一个过滤器样的网状结构(小梁)组成的排水系统过滤到眼球外。原发性青光眼
这是最常见的类型,除排水系统本身外没有发现别的异常因素。这种类型的青光眼又细分为以下两种类型。原发性开角型青光眼 总体来说,这是最常见的青光眼。大门是敞开的,但过滤网随着年龄增长而慢慢堵塞,眼压慢慢升高。
原发性闭角型青光眼 这种类型的青光眼在东亚地区更常见。门没有开的足够宽,如果有一种力量把虹膜向前推就可能将门关闭。如果门被突然关闭,将造成压力迅速升高,也就是所谓的急性闭角型青光眼。如果门是慢慢的关闭,则可能会导致慢性闭角型青光眼。慢性闭角型青光眼和原发性开角型青光眼非常相似。
另一种罕见类型的闭角型青光眼是高褶虹膜综合征,这是由于虹膜根部过短,附着过前造成的,可在年轻时发病。继发性青光眼
这是由于门或过滤器因其他眼部疾病造成了损坏。它也可以是其他疾病的并发症,有时跟眼外伤、眼肿瘤、眼部炎症(葡萄膜炎等)或眼科手术有关。而过熟的白内障也可引起继发性青光眼。使用类固醇,特别是眼局部给药时可以诱发这种类型的青光眼。继发性青光眼包括以下几种:- 假性剥脱性青光眼是与假性剥脱综合征(PXF)相关联的最常见的继发开角型青光眼。它的特征是由蛋白样物质,亦称为假性剥脱物质在眼睛前部内和全身其他器官的沉积所造成。这种物质在小梁网的沉积可导致房水外流受阻。
- 色素性青光眼是虹膜色素剥落并阻塞小梁,使房水外流受阻引起的青光眼。
- 新生血管性青光眼是新生血管和纤维在房角和小梁网增生,使房角关闭造成的。这种情况通常是由糖尿病和其它缺血性视网膜疾病引起的,而且这种青光眼是很难治疗的。
先天性青光眼(Buphthalmos)
先天性青光眼是由于门或过滤器的先天性缺陷造成的。房水排出系统在胚胎发育过程中出错,造成可以只是眼部的异常,或伴有其他先天异常。这种类型的青光眼多数在婴儿期确诊,有些人可能会在年龄大点时发生。青光眼的风险因素
虽然任何人都可以得青光眼,但有些人群的患病风险会比其他人高。原发性开角型青光眼
年龄:较大年龄的人有更高的机率会得青光眼。 40-50岁的人群有1%可能会得青光眼,而年龄超过65岁的人有5%可能会受到影响。人种:非洲裔患慢性青光眼的风险会升高,而且可能会发生得更早更严重。其他如爱尔兰、俄罗斯、日本、西班牙、因纽特人或斯堪的纳维亚(Scandinavian)血统也属于高风险人种。
家族史:如果你父母亲、兄弟或姐妹中有一人有青光眼,那你患青光眼的风险较高。建议定期检查眼睛,特别是当年龄超过40岁时。
近视眼:近视的人更容易得青光眼,特别是当近视的发展速度非常快时。
糖尿病:糖尿病可以增加患青光眼的风险。
其他危险因素包括服用某些药物,如类固醇,特别是使用类固醇眼药水以控制炎症或过敏时。曾经有过眼创伤也可能引起继发性开角型青光眼。
原发性闭角型青光眼
年龄:与开角青光眼相同。人种:东亚人更易患闭角型青光眼,因纽特人也属于高风险人种。
家族史:如果直系亲属中有一人有闭角型青光眼,那么患闭角型青光眼的机率会更高。
远视:不同于近视,有远视的人得闭角型青光眼的风险较高。
青光眼的症状
对于慢性青光眼,眼压的增加缓慢和逐渐进行,因此通常有很少或没有症状。青光眼出现的第一个迹象经常是周边视野的缺失,通常只能由电脑自动视野仪才能检测到,因此它容易被忽视,直到发病晚期。这就是为什么青光眼通常被称为“隐蔽的视力小偷。”的原因.正常视野

中晚期青光眼

终极青光眼

对于急性青光眼,主要是闭角型青光眼,眼压快速大幅增高,可能会导致突然眼痛、头痛、视力模糊或灯光周围出现彩虹;也可能引起恶心和呕吐而被误诊为是感冒或食物中毒。症状包括眼睛变红、视力恶化,严重时病人可能晕阙。急性青光眼病人有时非常痛苦,如果不及时治疗会造成永久性的视力损害。在某些情况下,闭角型青光眼并不总是导致突然疼痛;它可以有一系列的小发作,往往是在晚上,看到灯光周围有彩虹、视力模糊和有些不适。
如果您发现任何以下情况,则需要立即求医:
- 看到灯光周围的光晕
- 视力减退
- 眼睛看起来发白(特别是婴儿)
- 恶心或呕吐与眼睛疼痛
- 视野变窄(管状视野)
青光眼所涉及的眼科检查
青光眼在40岁以上的人群更常见,建议大家有一个相对固定的验光师或眼科医生,定期做眼睛检查。一般的例行检查可以包括:眼压测试(眼压计)
有四种类型的眼压计- Goldmann压平眼压计:黄金标准,准确。医生或技术人员需要接受专门的培训才可做测试。
- 帕金斯Perkins压平眼压计:便携式压平眼压计。

- Schiotz眼压计:传统的眼压计,现在已经比较少用。
- 眼压笔(Tonopen):相对容易操作和相对准确。
反弹眼压计(非接触): 容易执行,但准确率相对差些。
帕斯卡(Pascale)动态眼压计: 提供真正的眼内压测量,并且足够敏感以检测病人由于心跳造成的眼压波动。
视神经检查
视神经可以通过一个特殊的仪器称为直接或间接检眼镜来查看。更准确检查可以使用激光视神经扫描来测量视神经杯的大小和体积, 还可扫描神经纤维层厚度。扫描可以提供视神经头和神经纤维的动态比较。在监测青光眼患者时,此信息是非常重要的。角膜厚度检测
角膜厚度容易检测, 它可以通过使用角膜测厚仪进行。这是一个小的超声波仪器,用于检查中央角膜的厚度,因为角膜较薄的病人易得青光眼。视野检查
正常情况下,当眼睛集中在一个点时,能看到的周围的一定空间范围,被称为视野。任何影响视网膜,视神经和视通路的疾病都可引起视野丧失。青光眼是其中一种影响视神经的疾病。在青光眼视野损害的早期阶段,一些特征性的视野改变仅可以由电脑自动视野仪检测出来。它是一种主观检查,病人对检查的程序需要很好的理解和良好的合作,这样检查结果才可能是可靠的。当电脑自动视野仪检查不可靠时,其他手动视野检查(Goldmann视野检查)也可以代替。电脑自动视野仪

裂隙灯显微镜与房角镜(Gonioscope)检查
这个检查将确定青光眼为闭角或开角型青光眼,以及先天性青光眼和继发性青光眼的发病原因。房角镜

青光眼的诊断
有些眼病患者被转介给青光眼专家跟踪,但是这并不意味着她/他有青光眼。青光眼的诊断主要是根据上面提到的检查结果得出来的。通常情况下,如果眼睛压高,视野缺损及有对应视神经外观和神经纤维损失,就可以诊断为青光眼。如果某些检查结果不正常,而有些又在正常范围内,医生会诊断为疑似青光眼,患者需定期随访。有时检查结果达不到诊断标准,但患者俱有一些风险因素,医生可能会开始治疗,因为青光眼神经损伤是不可逆的。有时,如果病人的房角窄,使他/她容易得闭角型青光眼,医生会建议进行预防性激光周边虹膜切开术(iridoctomy)。同样地,这时患者可能尚未患上青光眼。青光眼的治疗
因为青光眼神经损害的主要原因是眼压升高,所以现在所有的青光眼的治疗主要集中在降低眼压。如果眼压迅速上升,如急性青光眼,压力需要尽快降低,否则会造成不可逆视神经的损害。至于闭角型青光眼,因为有一个力量推动虹膜朝前关闭房角,通过激光(称为激光周边虹膜切开术)或外科手术(称为周边虹膜切除术iridectomy,用于没激光可用时)在虹膜的外围开个孔,把将虹膜向前推的力量通过该小孔释放掉。周边虹膜切开(除)后其余的处理就跟开角型青光眼相同了。
目前临床上有三种方法来降低眼内压,即药物、激光和手术。
药物
滴眼剂通常是用来减少房水的形成或增加其流出,包括有五类眼药水。前列腺素类似物,包括Xalatan,Lumigan和Travatan,这类眼药水通常作为首先使用的药物。如果它们没效果,或患者对它们过敏,医生就会考虑使用其他的眼药水。其他的眼药水有β-受体阻滞剂,α-受体激动剂,碳酸酐酶抑制剂(CAIs)和胆碱(缩瞳药)。如果一种眼药水有效,但眼压降不到理想的程度,医生可以尝试加另一种眼药水。也有把两种不同类别的青光眼降压剂结合在一种滴眼剂里。青光眼眼药水的副作用包括过敏、眼睛发红、头痛、短暂的刺痛、视力模糊和刺激性。有些青光眼药物可能有全身副作用,影响心肺功能和呼吸系统。
全身性使用的其它降眼压药物有类似的副作用,因为都是脱水剂,他们通过减少体内的体液从而降低眼压。
激光治疗青光眼
对于闭角型青光眼,可用激光在虹膜上开一个小孔(称为激光周边虹膜切开术),从而让房水从后房更自由地流动到前房,释放将虹膜推向角膜的力量。至于开角型青光眼,激光是用来促进房水由内到外(称为小梁成形术)的流出。还有另一种的激光治疗用于局部破坏产生房水的结构(称为睫状体光凝)。由于这是一种破坏性的激光治疗, 通常当其他方法都没有效果时才使用。
手术治疗青光眼
手术的主要目的是以创建一个新的通道,让房水流出眼球外。通常在眼球壁上开一小孔,或将一条小管插入眼睛的前房,从而降低眼内压。小梁切除术是最常用的一种手术。其它的手术类型通常被采用来减少手术的并发症。有时候某种类型的青光眼手术会不成功,则必须重做。对于一些患者,青光眼阀(管)植入可能是最好的选择。手术青光眼并发症包括一些临时或永久性丧失视力,以及出血或感染、白内障等。对于开角型青光眼,最常见的治疗是用的滴眼液的各种组合,激光小梁成形术,以及外科手术治疗。通常情况下,药物是首选,但有些青光眼使用早期激光或手术可能效果更好些。
对于闭角型青光眼,通常先用激光虹膜切开术,其余的治疗类似于开角型青光眼。
婴儿或先天性青光眼主要用手术治疗,因为其发生的原因是房水排出系统发育有问题。
青光眼的预防和预后
不幸的是,目前开角型青光眼是无法预防的。但一些闭角型青光眼,如果通过早期诊断和治疗是可以阻止其发展的。青光眼引起的视力丧失是不可逆的。然而,有效地降低眼内压有助于防止青光眼引起视力的进一步损失。对于大多数青光眼患者来说,如果他们遵循治疗方案,并定期检查眼睛,是不会变盲的。
青光眼只能控制而不能治愈,因此,青光眼患者必须定期看眼科医生。即使窄房角的患者还没有确诊为青光眼,预防性激光周边虹膜切除术可以用来预防闭角型青光眼的发生,激光治疗后得青光眼风险会大大降低,尽管如此,仍有极少数病例可发展为闭角型青光眼,因此,病人还是应该定期看医生。
青光眼患者可以开车吗?
开车对视觉功能的要求,不同国家和地区有所不同。这通常会包括一定的视力和视野范围,有的甚至还包括色觉和双眼视。医生会根据你居住的地方,评估你的视觉功能后给你答案。青光眼病人,视野将是关键问题,如果你的最佳矫正视力达到驾驶的要求,而且视野的损失并不严重,大部分人还是可以开车。如果视力无法完全恢复,该怎么办?
早期发现和及时治疗通常可以防止或延缓青光眼引起的视神经的进一步损害。有许多辅助工具和设备可以用来帮助你利用剩下的视野。患者应该咨询眼科医生,了解是否符合资格登记为弱视力或失明。登记注册可以让患者得到专家的帮助,还可以为患者提供其它的便利,如减税、申请使用残疾人专用停车证等。加拿大健康促进会是注册非牟利团体,借着教育、支援及倡导,提升加拿大全体国民的身心健康。