| 眼部護理 - 目錄 |
| 眼部護理 - 詳細 |
青光眼
劉海泉視光醫生
青光眼是一組破壞眼視神經並導致失明的疾病。據世界衛生組織統計,青光眼是全球第二大致盲眼病,且是不可逆的。據估計,全世界現有6000萬人患有青光眼性視神經病變,800多萬人因青光眼失明。由於首位致盲眼病白內障是可以治癒的,青光眼因此成為不可逆轉的致盲的首要眼病。患青光眼的機率隨著年齡的增長而增大。大約1%在45-50歲的人會得青光眼,而超過80歲這個比例就會增加到10%。儘管青光眼發病的根本機理尚不完全清楚,但其主要原因是眼裡的壓力升高,同時視神經脆弱也可能使其容易受到損害,使得其在正常範圍內的眼內壓都可能發生青光眼。在大多數情況下,這兩個因素都有參與,但作用的程度不同。
人種:非洲裔患慢性青光眼的風險會升高,而且可能會發生得更早更嚴重。其他如愛爾蘭、俄羅斯、日本、西班牙、因紐特人或斯堪的納維亞(Scandinavian)血統也屬於高風險人種。
家族史:如果你父母親、兄弟或姐妹中有一人有青光眼,那你患青光眼的風險較高。建議定期檢查眼睛,特別是當年齡超過40歲時。
近視眼:近視的人更容易得青光眼,特別是當近視的發展速度非常快時。
糖尿病:糖尿病可以增加患青光眼的風險。
其他危險因素包括服用某些藥物,如類固醇,特別是使用類固醇眼藥水以控制炎症或過敏時。曾經有過眼創傷也可能引起繼發性開角型青光眼。
人種:東亞人更易患閉角型青光眼,因紐特人也屬於高風險人種。
家族史:如果直系親屬中有一人有閉角型青光眼,那麼患閉角型青光眼的機率會更高。
遠視:不同於近視,有遠視的人得閉角型青光眼的風險較高。
正常視野

中晚期青光眼
終極青光眼

對於急性青光眼,主要是閉角型青光眼,眼壓快速大幅增高,可能會導致突然眼痛、頭痛、視力模糊或燈光周圍出現彩虹;也可能引起噁心和嘔吐而被誤診為是感冒或食物中毒。症狀包括眼睛變紅、視力惡化,嚴重時病人可能暈闕。急性青光眼病人有時非常痛苦,如果不及時治療會造成永久性的視力損害。在某些情況下,閉角型青光眼並不總是導致突然疼痛;它可以有一系列的小發作,往往是在晚上,看到燈光周圍有彩虹、視力模糊和有些不適。
如果您發現任何以下情況,則需要立即求醫:

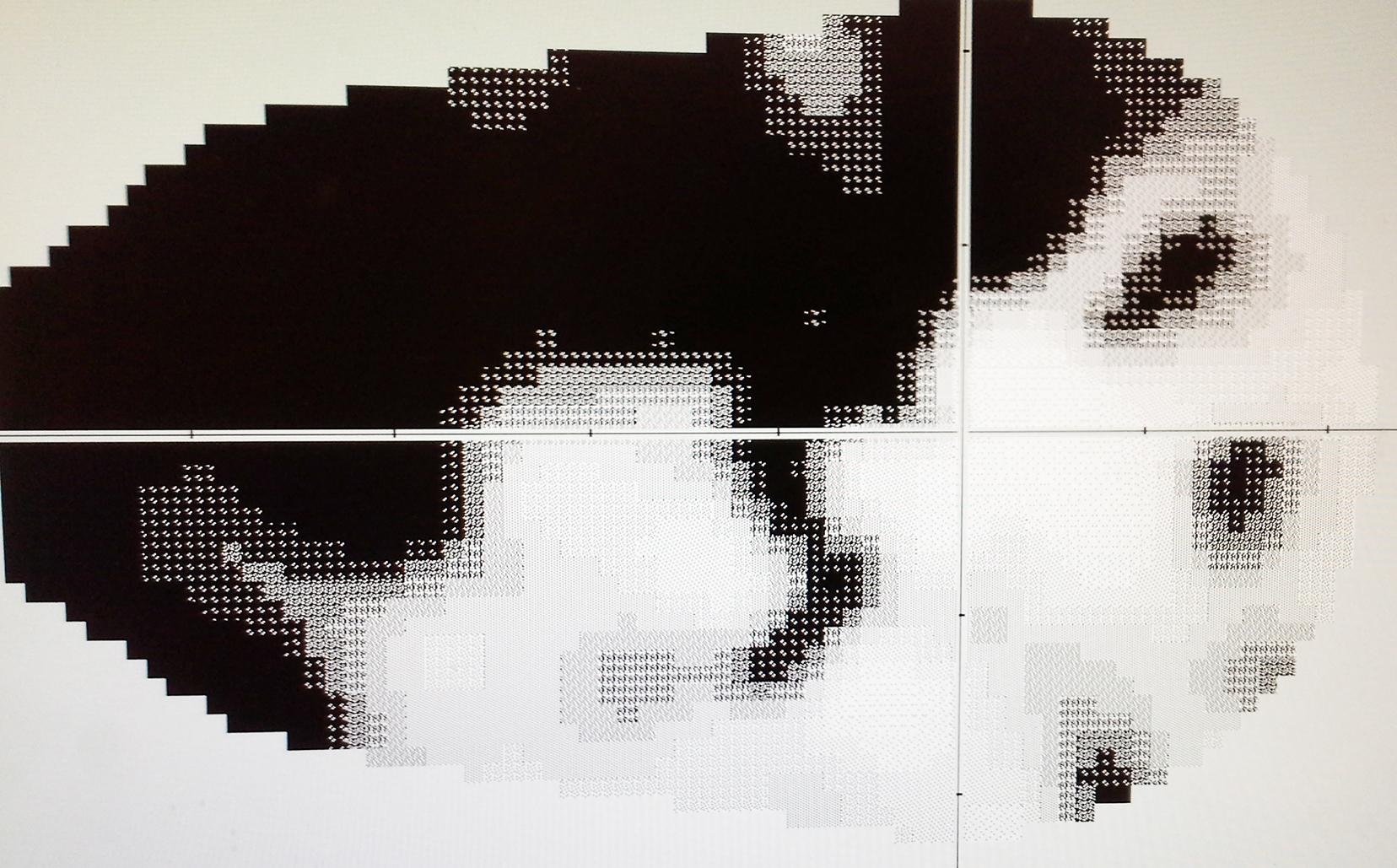
電腦自動視野儀
房角鏡

至於閉角型青光眼,因為有一個力量推動虹膜朝前關閉房角,通過激光(稱為激光周邊虹膜切開術)或外科手術(稱為周邊虹膜切除術iridectomy,用於沒激光可用時)在虹膜的外圍開個孔,把將虹膜向前推的力量通過該小孔釋放掉。周邊虹膜切開(除)後其餘的處理就跟開角型青光眼相同了。
目前臨床上有三種方法來降低眼內壓,即藥物、激光和手術。
青光眼眼藥水的副作用包括過敏、眼睛發紅、頭痛、短暫的刺痛、視力模糊和刺激性。有些青光眼藥物可能有全身副作用,影響心肺功能和呼吸系統。
全身性使用的其它降眼壓藥物有類似的副作用,因為都是脫水劑,他們通過減少體內的體液從而降低眼壓。
還有另一種的激光治療用於局部破壞產生房水的結構(稱為睫狀體光凝)。由於這是一種破壞性的激光治療, 通常當其他方法都沒有效果時才使用。
對於開角型青光眼,最常見的治療是用的滴眼液的各種組合,激光小梁成形術,以及外科手術治療。通常情況下,藥物是首選,但有些青光眼使用早期激光或手術可能效果更好些。
對於閉角型青光眼,通常先用激光虹膜切開術,其餘的治療類似於開角型青光眼。
嬰兒或先天性青光眼主要用手術治療,因為其發生的原因是房水排出系統發育有問題。
青光眼引起的視力喪失是不可逆的。然而,有效地降低眼內壓有助於防止青光眼引起視力的進一步損失。對於大多數青光眼患者來說,如果他們遵循治療方案,並定期檢查眼睛,是不會變盲的。
青光眼只能控製而不能治愈,因此,青光眼患者必須定期看眼科醫生。即使窄房角的患者還沒有確診為青光眼,預防性激光周邊虹膜切除術可以用來預防閉角型青光眼的發生,激光治療後得青光眼風險會大大降低,儘管如此,仍有極少數病例可發展為閉角型青光眼,因此,病人還是應該定期看醫生。
眼壓
眼球是一個相對密封的球形器官,它要求有一定的壓力,以保持其相對的圓形,以及眼壓和供給眼睛的血壓之間的壓力平衡。正常眼壓值在10-21mmHg之間. 眼壓與血壓是不同的。眼壓的穩定由房水的分泌和排出的平衡維持著。房水是眼內的透明液體,它由虹膜後面的睫狀體上皮產生,將營養帶到透明組織,如晶狀體和角膜。房水穿過瞳孔,流到由角膜和虹膜形成的房角,然後通過一個叫小梁網的結構離開眼球回到血液循環。青光眼的形成正是房水的分泌和排出的不平衡,導致眼內壓力升高引起的。青光眼的嚴重程度取決於多種因素, 包括眼壓的高低,高眼壓持續的時間,以及是否有較差的眼球血液供應和視神經脆弱等情況。突然升高的眼壓將會在短時間內對視神經造成損害,而較低水平的異常眼壓可造成慢性損害。如果眼壓異常不及時處理,視力會逐漸喪失。青光眼的類型
根據發病機制,青光眼通常分為三種主要類型:即原發性青光眼、繼發性青光眼和先天性青光眼。為了更好地了解青光眼的類型,讓我們假設有一個泵(即睫狀體)不斷地將房水泵進入眼睛,房水則通過一個半開的門(由虹膜和角膜的背面形成的角)和一個過濾器樣的網狀結構(小梁)組成的排水系統過濾到眼球外。原發性青光眼
這是最常見的類型,除排水系統本身外沒有發現別的異常因素。這種類型的青光眼又細分為以下兩種類型。原發性開角型青光眼 總體來說,這是最常見的青光眼。大門是敞開的,但過濾網隨著年齡增長而慢慢堵塞,眼壓慢慢升高。
原發性閉角型青光眼 這種類型的青光眼在東亞地區更常見。門沒有開的足夠寬,如果有一種力量把虹膜向前推就可能將門關閉。如果門被突然關閉,將造成壓力迅速升高,也就是所謂的急性閉角型青光眼。如果門是慢慢的關閉,則可能會導致慢性閉角型青光眼。慢性閉角型青光眼和原發性開角型青光眼非常相似。
另一種罕見類型的閉角型青光眼是高褶虹膜綜合徵,這是由於虹膜根部過短,附著過前造成的,可在年輕時發病。繼發性青光眼
這是由於門或過濾器因其他眼部疾病造成了損壞。它也可以是其他疾病的並發症,有時跟眼外傷、眼腫瘤、眼部炎症(葡萄膜炎等)或眼科手術有關。而過熟的白內障也可引起繼發性青光眼。使用類固醇,特別是眼局部給藥時可以誘發這種類型的青光眼。繼發性青光眼包括以下幾種:- 假性剝脫性青光眼是與假性剝脫綜合徵(PXF)相關聯的最常見的繼發開角型青光眼。它的特徵是由蛋白樣物質,亦稱為假性剝脫物質在眼睛前部內和全身其他器官的沉積所造成。這種物質在小梁網的沉積可導致房水外流受阻。
- 色素性青光眼是虹膜色素剝落並阻塞小梁,使房水外流受阻引起的青光眼。
- 新生血管性青光眼是新生血管和纖維在房角和小梁網增生,使房角關閉造成的。這種情況通常是由糖尿病和其它缺血性視網膜疾病引起的,而且這種青光眼是很難治療的。
先天性青光眼(Buphthalmos)
先天性青光眼是由於門或過濾器的先天性缺陷造成的。房水排出系統在胚胎髮育過程中出錯,造成可以只是眼部的異常,或伴有其他先天異常。這種類型的青光眼多數在嬰儿期確診,有些人可能會在年齡大點時發生。青光眼的風險因素
雖然任何人都可以得青光眼,但有些人群的患病風險會比其他人高。原發性開角型青光眼
年齡:較大年齡的人有更高的機率會得青光眼。40-50歲的人群有1%可能會得青光眼,而年齡超過65歲的人有5%可能會受到影響。人種:非洲裔患慢性青光眼的風險會升高,而且可能會發生得更早更嚴重。其他如愛爾蘭、俄羅斯、日本、西班牙、因紐特人或斯堪的納維亞(Scandinavian)血統也屬於高風險人種。
家族史:如果你父母親、兄弟或姐妹中有一人有青光眼,那你患青光眼的風險較高。建議定期檢查眼睛,特別是當年齡超過40歲時。
近視眼:近視的人更容易得青光眼,特別是當近視的發展速度非常快時。
糖尿病:糖尿病可以增加患青光眼的風險。
其他危險因素包括服用某些藥物,如類固醇,特別是使用類固醇眼藥水以控制炎症或過敏時。曾經有過眼創傷也可能引起繼發性開角型青光眼。
原發性閉角型青光眼
年齡:與開角青光眼相同。人種:東亞人更易患閉角型青光眼,因紐特人也屬於高風險人種。
家族史:如果直系親屬中有一人有閉角型青光眼,那麼患閉角型青光眼的機率會更高。
遠視:不同於近視,有遠視的人得閉角型青光眼的風險較高。
青光眼的症狀
對於慢性青光眼,眼壓的增加緩慢和逐漸進行,因此通常有很少或沒有症狀。青光眼出現的第一個跡象經常是周邊視野的缺失,通常只能由電腦自動視野儀才能檢測到,因此它容易被忽視,直到發病晚期。這就是為什麼青光眼通常被稱為“隱蔽的視力小偷。”的原因.正常視野

中晚期青光眼

終極青光眼

對於急性青光眼,主要是閉角型青光眼,眼壓快速大幅增高,可能會導致突然眼痛、頭痛、視力模糊或燈光周圍出現彩虹;也可能引起噁心和嘔吐而被誤診為是感冒或食物中毒。症狀包括眼睛變紅、視力惡化,嚴重時病人可能暈闕。急性青光眼病人有時非常痛苦,如果不及時治療會造成永久性的視力損害。在某些情況下,閉角型青光眼並不總是導致突然疼痛;它可以有一系列的小發作,往往是在晚上,看到燈光周圍有彩虹、視力模糊和有些不適。
如果您發現任何以下情況,則需要立即求醫:
- 看到燈光周圍的光暈
- 視力減退
- 眼睛看起來發白(特別是嬰兒)
- 噁心或嘔吐與眼睛疼痛
- 視野變窄(管狀視野)
青光眼所涉及的眼科檢查
青光眼在40歲以上的人群更常見,建議大家有一個相對固定的驗光師或眼科醫生,定期做眼睛檢查。一般的例行檢查可以包括:眼壓測試(眼壓計)
有四種類型的眼壓計- Goldmann壓平眼壓計:黃金標準,準確。醫生或技術人員需要接受專門的培訓才可做測試。
- 帕金斯Perkins壓平眼壓計:便攜式壓平眼壓計。

- Schiotz眼壓計:傳統的眼壓計,現在已經比較少用。
- 眼壓筆(Tonopen):相對容易操作和相對準確。
反彈眼壓計(非接觸): 容易執行,但準確率相對差些。
帕斯卡(Pascale)動態眼壓計: 提供真正的眼內壓測量,並且足夠敏感以檢測病人由於心跳造成的眼壓波動。
視神經檢查
視神經可以通過一個特殊的儀器稱為直接或間接檢眼鏡來查看。更準確檢查可以使用激光視神經掃描來測量視神經杯的大小和體積, 還可掃描神經纖維層厚度。掃描可以提供視神經頭和神經纖維的動態比較。在監測青光眼患者時,此信息是非常重要的。角膜厚度檢測
角膜厚度容易檢測, 它可以通過使用角膜測厚儀進行。這是一個小的超聲波儀器,用於檢查中央角膜的厚度,因為角膜較薄的病人易得青光眼。視野檢查
正常情況下,當眼睛集中在一個點時,能看到的周圍的一定空間範圍,被稱為視野。任何影響視網膜,視神經和視通路的疾病都可引起視野喪失。青光眼是其中一種影響視神經的疾病。在青光眼視野損害的早期階段,一些特徵性的視野改變僅可以由電腦自動視野儀檢測出來。它是一種主觀檢查,病人對檢查的程序需要很好的理解和良好的合作,這樣檢查結果才可能是可靠的。當電腦自動視野儀檢查不可靠時,其他手動視野檢查(Goldmann視野檢查)也可以代替。電腦自動視野儀

裂隙燈顯微鏡與房角鏡(Gonioscope)檢查
這個檢查將確定青光眼為閉角或開角型青光眼,以及先天性青光眼和繼發性青光眼的發病原因。房角鏡

青光眼的診斷
有些眼病患者被轉介給青光眼專家跟踪,但是這並不意味著她/他有青光眼。青光眼的診斷主要是根據上面提到的檢查結果得出來的。通常情況下,如果眼睛壓高,視野缺損及有對應視神經外觀和神經纖維損失,就可以診斷為青光眼。如果某些檢查結果不正常,而有些又在正常範圍內,醫生會診斷為疑似青光眼,患者需定期隨訪。有時檢查結果達不到診斷標準,但患者俱有一些風險因素,醫生可能會開始治療,因為青光眼神經損傷是不可逆的。有時,如果病人的房角窄,使他/她容易得閉角型青光眼,醫生會建議進行預防性激光周邊虹膜切開術(iridoctomy)。同樣地,這時患者可能尚未患上青光眼。青光眼的治療
因為青光眼神經損害的主要原因是眼壓升高,所以現在所有的青光眼的治療主要集中在降低眼壓。如果眼壓迅速上升,如急性青光眼,壓力需要盡快降低,否則會造成不可逆視神經的損害。至於閉角型青光眼,因為有一個力量推動虹膜朝前關閉房角,通過激光(稱為激光周邊虹膜切開術)或外科手術(稱為周邊虹膜切除術iridectomy,用於沒激光可用時)在虹膜的外圍開個孔,把將虹膜向前推的力量通過該小孔釋放掉。周邊虹膜切開(除)後其餘的處理就跟開角型青光眼相同了。
目前臨床上有三種方法來降低眼內壓,即藥物、激光和手術。
藥物
滴眼劑通常是用來減少房水的形成或增加其流出,包括有五類眼藥水。前列腺素類似物,包括Xalatan,Lumigan和Travatan,這類眼藥水通常作為首先使用的藥物。如果它們沒效果,或患者對它們過敏,醫生就會考慮使用其他的眼藥水。其他的眼藥水有β-受體阻滯劑,α-受體激動劑,碳酸酐酶抑製劑(CAIs)和膽鹼(縮瞳藥)。如果一種眼藥水有效,但眼壓降不到理想的程度,醫生可以嘗試加另一種眼藥水。也有把兩種不同類別的青光眼降壓劑結合在一種滴眼劑裡。青光眼眼藥水的副作用包括過敏、眼睛發紅、頭痛、短暫的刺痛、視力模糊和刺激性。有些青光眼藥物可能有全身副作用,影響心肺功能和呼吸系統。
全身性使用的其它降眼壓藥物有類似的副作用,因為都是脫水劑,他們通過減少體內的體液從而降低眼壓。
激光治療青光眼
對於閉角型青光眼,可用激光在虹膜上開一個小孔(稱為激光周邊虹膜切開術),從而讓房水從後房更自由地流動到前房,釋放將虹膜推向角膜的力量。至於開角型青光眼,激光是用來促進房水由內到外(稱為小梁成形術)的流出。還有另一種的激光治療用於局部破壞產生房水的結構(稱為睫狀體光凝)。由於這是一種破壞性的激光治療, 通常當其他方法都沒有效果時才使用。
手術治療青光眼
手術的主要目的是以創建一個新的通道,讓房水流出眼球外。通常在眼球壁上開一小孔,或將一條小管插入眼睛的前房,從而降低眼內壓。小梁切除術是最常用的一種手術。其它的手術類型通常被採用來減少手術的並發症。有時候某種類型的青光眼手術會不成功,則必須重做。對於一些患者,青光眼閥(管)植入可能是最好的選擇。手術青光眼並發症包括一些臨時或永久性喪失視力,以及出血或感染、白內障等。對於開角型青光眼,最常見的治療是用的滴眼液的各種組合,激光小梁成形術,以及外科手術治療。通常情況下,藥物是首選,但有些青光眼使用早期激光或手術可能效果更好些。
對於閉角型青光眼,通常先用激光虹膜切開術,其餘的治療類似於開角型青光眼。
嬰兒或先天性青光眼主要用手術治療,因為其發生的原因是房水排出系統發育有問題。
青光眼的預防和預後
不幸的是,目前開角型青光眼是無法預防的。但一些閉角型青光眼,如果通過早期診斷和治療是可以阻止其發展的。青光眼引起的視力喪失是不可逆的。然而,有效地降低眼內壓有助於防止青光眼引起視力的進一步損失。對於大多數青光眼患者來說,如果他們遵循治療方案,並定期檢查眼睛,是不會變盲的。
青光眼只能控製而不能治愈,因此,青光眼患者必須定期看眼科醫生。即使窄房角的患者還沒有確診為青光眼,預防性激光周邊虹膜切除術可以用來預防閉角型青光眼的發生,激光治療後得青光眼風險會大大降低,儘管如此,仍有極少數病例可發展為閉角型青光眼,因此,病人還是應該定期看醫生。
青光眼患者可以開車嗎?
開車對視覺功能的要求,不同國家和地區有所不同。這通常會包括一定的視力和視野範圍,有的甚至還包括色覺和雙眼視。醫生會根據你居住的地方,評估你的視覺功能後給你答案。青光眼病人,視野將是關鍵問題,如果你的最佳矯正視力達到駕駛的要求,而且視野的損失並不嚴重,大部分人還是可以開車。如果視力無法完全恢復,該怎麼辦?
早期發現和及時治療通常可以防止或延緩青光眼引起的視神經的進一步損害。有許多輔助工具和設備可以用來幫助你利用剩下的視野。患者應該諮詢眼科醫生,了解是否符合資格登記為弱視力或失明。登記註冊可以讓患者得到專家的幫助,還可以為患者提供其它的便利,如減稅、申請使用殘疾人專用停車證等。加拿大健康促進會是註冊非牟利團體,藉著教育、支援及倡導,提升加拿大全體國民的身心健康。